عفونت قلبی یا اندوکاردیت چیست؟

عفونت قلبی یا اندوکاردیت، یک بیماری جدی است که بافت داخلی قلب را درگیر میکند. این مقاله از کلینیک سلامتی به بررسی جوانب مختلف این بیماری میپردازد.
عفونت قلبی یا اندوکاردیت چیست؟
اندوکاردیت عفونتی است که اندوکارد (لایه داخلی قلب) و دریچههای قلبی را تحت تأثیر قرار میدهد. این عفونت معمولاً توسط باکتریها و گاهی قارچها ایجاد میشود.
آگاهی از علائم، عوامل خطر و اقدامات پیشگیرانه میتواند به کاهش خطر ابتلا و بهبود نتایج درمانی کمک کند. افراد در معرض خطر باید مراقبتهای بهداشتی ویژهای را رعایت کرده و در صورت بروز علائم مشکوک، سریعاً به پزشک مراجعه کنند.
التهاب دور قلب چیست؟
التهاب دور قلب، که به نام پریکاردیت نیز شناخته میشود، یک بیماری التهابی است که پریکارد یا غشای محافظ اطراف قلب را درگیر میکند. این غشا از دو لایه تشکیل شده که بین آنها مقدار کمی مایع وجود دارد تا حرکت قلب را تسهیل کند. هنگامی که این غشا ملتهب میشود، میتواند باعث درد و ناراحتی در قفسه سینه شود.
علل مختلفی برای پریکاردیت وجود دارد، از جمله عفونتهای ویروسی یا باکتریایی، حمله قلبی اخیر، آسیب به قلب یا قفسه سینه، بیماریهای خودایمنی مانند لوپوس، برخی سرطانها و حتی برخی داروها. علائم اصلی پریکاردیت شامل درد قفسه سینه (که معمولاً تیز است و در وسط یا سمت چپ قفسه سینه احساس میشود)، تب، ضعف، خستگی، سرفه و تنگی نفس است. درد معمولاً با دم عمیق یا سرفه تشدید میشود.
تشخیص پریکاردیت معمولاً با ترکیبی از معاینه فیزیکی، الکتروکاردیوگرام، اکوکاردیوگرافی، عکس قفسه سینه و آزمایش خون انجام میشود. درمان این بیماری بسته به علت آن متفاوت است، اما معمولاً شامل داروهای ضد التهاب غیر استروئیدی، کولشیسین و در برخی موارد کورتیکواستروئیدها میشود. استراحت نیز بخش مهمی از درمان است.
در موارد شدیدتر، ممکن است نیاز به تخلیه مایع اضافی اطراف قلب باشد. اگرچه اکثر موارد پریکاردیت با درمان مناسب بهبود مییابند، اما این بیماری میتواند عوارضی مانند تامپوناد قلبی (تجمع مایع در فضای پریکارد که فشار روی قلب ایجاد میکند) یا پریکاردیت مزمن یا چسبنده را به همراه داشته باشد. به همین دلیل، تشخیص و درمان به موقع بسیار مهم است. اگر کسی علائم پریکاردیت، به ویژه درد قفسه سینه را تجربه کند، باید فوراً به پزشک مراجعه کند، زیرا این علائم میتوانند مشابه حمله قلبی باشند و نیاز به ارزیابی فوری دارند.
علائم اندوکاردیت یا نشانه های عفونت قلب چیست؟
علائم و نشانههای عفونت قلبی (اندوکاردیت) میتواند متنوع باشد و در برخی موارد مبهم و غیراختصاصی است. با این حال، برخی از علائم و نشانههای شایع عبارتند از:
- تب و لرز
- خستگی مفرط و ضعف عمومی
- تعریق شبانه
- کاهش اشتها و وزن ناخواسته
- درد قفسه سینه یا احساس ناراحتی در قلب
- تنگی نفس، به خصوص هنگام فعالیت
- سرفه خشک و مداوم
- تپش قلب یا ضربان نامنظم قلب
- تورم پاها، مچ پا یا شکم (ادم)
- سوفل قلبی جدید یا تغییر در سوفل قلبی موجود
- خون در ادرار
- لکههای قرمز کوچک روی پوست، زیر ناخنها یا در دهان (پتشی)
- سردرد و گیجی
- تغییرات در وضعیت ذهنی یا رفتار
- علائم شبه آنفولانزا مانند درد عضلانی و مفصلی
- انگشتان چماقی (تغییر شکل انگشتان دست و پا)
- نشانههای اسپلنومگالی (بزرگ شدن طحال) مانند درد در قسمت فوقانی چپ شکم
- علائم آمبولی مانند درد ناگهانی در اندامها یا تغییر رنگ پوست
- در موارد پیشرفته، علائم نارسایی قلبی مانند تورم عمومی و مشکل در دراز کشیدن
- در برخی موارد، علائم نورولوژیک مانند سکته مغزی یا تشنج
لازم به ذکر است که این علائم میتوانند به تدریج ظاهر شوند و ممکن است در ابتدا خفیف باشند. همچنین، همه بیماران لزوماً تمام این علائم را تجربه نمیکنند. اگر فردی، به ویژه کسی که در معرض خطر بالای اندوکاردیت است، این علائم را مشاهده کرد، باید فوراً به پزشک مراجعه کند. تشخیص و درمان سریع میتواند از عوارض جدی جلوگیری کند.
علائم عفونت قلب در کودکان
علائم عفونت قلب (اندوکاردیت) در کودکان میتواند با بزرگسالان متفاوت باشد و گاهی تشخیص آن دشوارتر است. در اینجا علائم شایع عفونت قلبی در کودکان را بررسی میکنیم:
- تب مداوم یا متناوب: این معمولاً اولین و شایعترین علامت است. تب ممکن است خفیف تا شدید باشد.
- خستگی و بیحالی غیرعادی: کودک ممکن است بیش از حد معمول خسته به نظر برسد و تمایلی به بازی نداشته باشد.
- کاهش اشتها: کودک ممکن است از غذا خوردن امتناع کند یا کمتر از معمول غذا بخورد.
- تحریکپذیری: کودک ممکن است بیشتر از معمول بهانهگیر یا ناآرام باشد.
- درد مفاصل یا عضلات: کودک ممکن است از درد در قسمتهای مختلف بدن شکایت کند.
- رنگ پریدگی یا خاکستری شدن پوست: این میتواند نشانهای از کمخونی یا گردش خون ضعیف باشد.
- تنگی نفس یا تنفس سریع: به خصوص هنگام فعالیت یا دراز کشیدن.
- عرق کردن بیش از حد، به خصوص در شب.
- سرفه مداوم: که ممکن است خشک یا همراه با خلط باشد.
- تپش قلب: کودک ممکن است از احساس ضربان سریع یا نامنظم قلب شکایت کند.
- درد شکم: به خصوص در قسمت فوقانی شکم که میتواند نشانه بزرگ شدن طحال باشد.
- تورم پاها، مچ پا یا دستها: که میتواند نشانهای از نارسایی قلبی باشد.
- لکههای قرمز کوچک روی پوست (پتشی): به خصوص روی قفسه سینه، شکم یا داخل دهان.
- تغییر در رفتار یا عملکرد مدرسه: کودک ممکن است تمرکز کمتری داشته باشد یا در مدرسه عملکرد ضعیفتری نشان دهد.
- سردرد یا گیجی: به خصوص در موارد پیشرفتهتر بیماری.
- تغییرات در رنگ ادرار: ادرار ممکن است تیرهتر شود یا حاوی خون باشد.
- سوفل قلبی جدید یا تغییر در سوفل قلبی موجود: که توسط پزشک در معاینه تشخیص داده میشود.
- در موارد نادر، علائم نورولوژیک مانند تشنج یا فلج موضعی.
مهم است به یاد داشته باشیم که این علائم میتوانند تدریجی باشند و ممکن است در ابتدا خفیف به نظر برسند. همچنین، همه کودکان لزوماً تمام این علائم را نشان نمیدهند. اگر کودکی، به خصوص کودکی با سابقه بیماری قلبی، این علائم را نشان داد، باید فوراً به پزشک مراجعه کرد. تشخیص و درمان زودهنگام برای جلوگیری از عوارض جدی بسیار مهم است.
آیا عفونت قلبی باعث نارسایی قلب می شود؟
بله، عفونت قلبی (اندوکاردیت) میتواند در برخی موارد منجر به نارسایی قلبی شود. این ارتباط به چند دلیل وجود دارد:
- آسیب به دریچههای قلب
- عفونت میتواند به دریچههای قلب آسیب برساند یا آنها را تخریب کند.
- دریچههای آسیب دیده ممکن است درست باز و بسته نشوند، که منجر به نشت یا تنگی دریچه میشود.
- این مشکلات دریچهای میتوانند به مرور زمان به نارسایی قلبی منجر شوند.
- التهاب میوکارد
- در برخی موارد، عفونت ممکن است به عضله قلب (میوکارد) گسترش یابد.
- این میتواند باعث التهاب و آسیب به عضله قلب شود، که توانایی قلب برای پمپاژ خون را کاهش میدهد.
- آبسههای قلبی
- عفونت شدید میتواند منجر به تشکیل آبسه در قلب شود.
- آبسهها میتوانند عملکرد قلب را مختل کنند و به نارسایی قلبی منجر شوند.
- فشار بر قلب
- در موارد نادر، عفونت میتواند باعث تجمع مایع در اطراف قلب (پریکاردیت) شود.
- این فشار اضافی میتواند توانایی قلب برای پمپاژ مؤثر خون را کاهش دهد.
- آسیب طولانی مدت
- حتی پس از درمان موفق عفونت، آسیبهای وارد شده به ساختارهای قلبی ممکن است باقی بماند.
- این آسیبها میتوانند در طول زمان پیشرفت کرده و به نارسایی قلبی منجر شوند.
- افزایش بار کاری قلب
- عفونت و التهاب میتوانند باعث افزایش ضربان قلب و فشار خون شوند.
- این افزایش بار کاری میتواند قلب را تحت فشار قرار دهد و در نهایت به نارسایی قلبی منجر شود.
- عوارض ثانویه
- عفونت قلبی میتواند باعث ایجاد لختههای خونی شود که ممکن است باعث سکته قلبی یا مغزی شوند.
- این عوارض میتوانند به نوبه خود به نارسایی قلبی منجر شوند.
مهم است توجه داشته باشیم که نه همه موارد عفونت قلبی به نارسایی قلبی منجر میشوند. تشخیص زودهنگام و درمان مناسب میتواند خطر این عارضه را به طور قابل توجهی کاهش دهد. به همین دلیل، اگر علائم عفونت قلبی مشاهده شد، مراجعه فوری به پزشک ضروری است. همچنین، افرادی که سابقه بیماری قلبی دارند یا در معرض خطر بالای اندوکاردیت هستند، باید توصیههای پزشکی برای پیشگیری از عفونت را به دقت رعایت کنند.
علل عفونت قلب چیست؟
عفونت قلب یا اندوکاردیت معمولاً توسط میکروارگانیسمها، به ویژه باکتریها، ایجاد میشود. علل اصلی عفونت قلب عبارتند از:
- باکتریها
- استرپتوکوکها (مانند استرپتوکوک ویریدانس)
- استافیلوکوکها (به ویژه استافیلوکوک اورئوس)
- انتروکوکها
- باکتریهای گرم منفی مانند HACEK (هموفیلوس، اگرگاتی باکتر، کاردیوباکتریوم، ایکنلا، کینگلا)
- قارچها (نادرتر)
- کاندیدا
- آسپرژیلوس
- ویروسها (بسیار نادر)
- کوکساکی ویروس
- سیتومگالوویروس
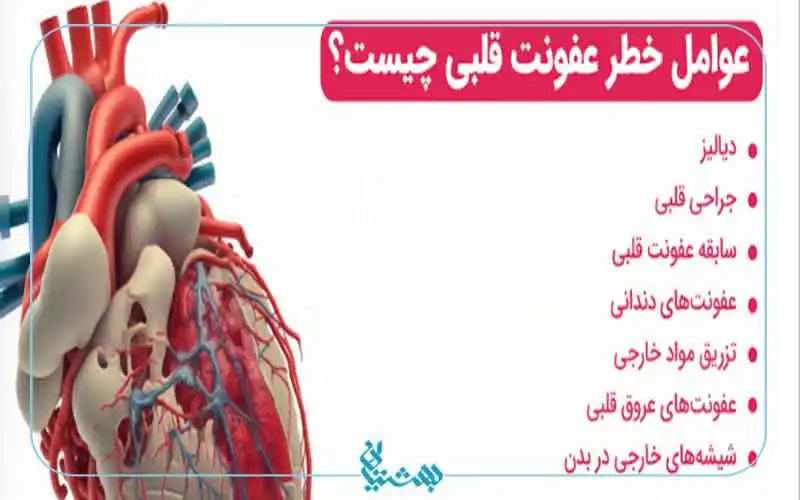
 عوامل خطر و شرایطی که میتوانند احتمال ابتلا به عفونت قلبی را افزایش دهند:
عوامل خطر و شرایطی که میتوانند احتمال ابتلا به عفونت قلبی را افزایش دهند:
- بیماریهای قلبی مادرزادی
- دریچههای قلبی مصنوعی
- سابقه قبلی اندوکاردیت
- آسیب به دریچههای قلب ناشی از بیماریهای روماتیسمی
- استفاده از داروهای تزریقی و سوء مصرف مواد
- دیالیز طولانی مدت
- کاتترهای داخل وریدی طولانی مدت
- نقص ایمنی (مانند HIV یا شیمی درمانی)
- پروسیجرهای دندانپزشکی یا جراحی بدون آنتیبیوتیک پیشگیرانه در افراد در معرض خطر
- سن بالا
- جنسیت مردانه (مردان بیشتر در معرض خطر هستند)
- بیماریهای مزمن مانند دیابت
مکانیسمهای ایجاد عفونت
- باکتریمی گذرا: میکروارگانیسمها وارد جریان خون میشوند و به دریچهها یا اندوکارد آسیب دیده میچسبند.
- تشکیل وژتاسیون: باکتریها با فیبرین و پلاکتها ترکیب شده و تودههای عفونی (وژتاسیون) را تشکیل میدهند.
- گسترش عفونت: این تودهها میتوانند رشد کرده و به ساختارهای مجاور آسیب برسانند.
پیشگیری
- آنتیبیوتیک پروفیلاکسی قبل از پروسیجرهای خاص در افراد پرخطر
- بهداشت دهان و دندان مناسب
- مراقبت مناسب از کاتترهای داخل وریدی
- درمان به موقع عفونتهای باکتریایی در سایر نقاط بدن
- اجتناب از خالکوبی و سوراخ کردن بدن در افراد پرخطر
درک علل و عوامل خطر عفونت قلبی برای پیشگیری و تشخیص زودهنگام بسیار مهم است. افراد در معرض خطر باید با پزشک خود در مورد استراتژیهای پیشگیری مشورت کنند.
 عفونت قلبی چگونه تشخیص داده می شود؟ (تشخیص عفونت قلب)
عفونت قلبی چگونه تشخیص داده می شود؟ (تشخیص عفونت قلب)
تشخیص عفونت قلبی (اندوکاردیت) معمولاً شامل ترکیبی از معاینات بالینی، آزمایشهای خون و تصویربرداری است. روشهای تشخیصی اصلی عبارتند از:
معاینه فیزیکی
- گوش دادن به صداهای قلب برای تشخیص سوفلهای جدید یا تغییر یافته
- بررسی علائمی مانند تب، خستگی، کاهش وزن
- جستجوی نشانههای پوستی مانند ضایعات اسپلینتر یا لکههای روث
آزمایشهای خون
- کشت خون: برای شناسایی باکتریهای موجود در جریان خون
- شمارش کامل سلولهای خونی (CBC): برای بررسی کمخونی یا افزایش گلبولهای سفید
- سرعت رسوب گلبولهای قرمز (ESR) و پروتئین واکنشی C (CRP): برای ارزیابی التهاب
- آزمایشهای عملکرد کلیه و کبد
اکوکاردیوگرافی
- اکوکاردیوگرافی از راه مری (TEE): روش دقیقتر برای مشاهده ساختارهای قلبی و وژتاسیونها
- اکوکاردیوگرافی ترانس توراسیک (TTE): برای ارزیابی اولیه و پیگیری
الکتروکاردیوگرام (ECG یا EKG)
- برای بررسی ریتم قلب و تشخیص اختلالات هدایتی ناشی از عفونت
تصویربرداری پیشرفته
- سیتی اسکن یا MRI قلب: برای بررسی دقیقتر ساختارهای قلبی و آبسههای احتمالی
- PET اسکن: در موارد مشکوک برای تشخیص مناطق التهابی
معیارهای تشخیصی Duke
- سیستم امتیازدهی استاندارد برای تشخیص اندوکاردیت بر اساس یافتههای بالینی و آزمایشگاهی
آزمایشهای تخصصی
- آنتیبادیهای ضد قلب: در موارد مشکوک به اندوکاردیت با کشت منفی
- PCR خون: برای شناسایی باکتریهایی که در کشت رشد نمیکنند
بیوپسی (در موارد نادر)
- نمونهبرداری از بافت قلب برای بررسی میکروسکوپی و کشت
آنژیوگرافی کرونر
- در برخی موارد برای بررسی عروق کرونر و رد کردن بیماری عروق کرونر همزمان
آزمایش ادرار
- برای بررسی وجود خون در ادرار که میتواند نشانهای از آمبولی کلیوی باشد
فرآیند تشخیص معمولاً به این صورت است:
- شک بالینی بر اساس علائم و عوامل خطر
- انجام کشت خون و آزمایشهای اولیه
- اکوکاردیوگرافی برای تأیید تشخیص و ارزیابی آسیب
- استفاده از معیارهای Duke برای طبقهبندی احتمال تشخیص
- انجام آزمایشهای تکمیلی در صورت نیاز
تشخیص زودهنگام و دقیق عفونت قلبی برای شروع درمان مناسب و جلوگیری از عوارض جدی بسیار مهم است. پزشکان معمولاً از ترکیبی از این روشها برای رسیدن به تشخیص قطعی استفاده میکنند.
آیا راهی برای درمان عفونت قلبی وجود دارد؟
بله، عفونت قلبی (اندوکاردیت) قابل درمان است. درمان معمولاً شامل ترکیبی از آنتیبیوتیکدرمانی و در برخی موارد، مداخله جراحی است. روشهای اصلی درمان عبارتند از:
- آنتیبیوتیکدرمانی
- اساس اصلی درمان اندوکاردیت است.
- معمولاً به صورت داخل وریدی و به مدت طولانی (۴-۶ هفته) تجویز میشود.
- انتخاب آنتیبیوتیک بر اساس نتایج کشت خون و حساسیت میکروبی است.
- در موارد اورژانسی، درمان تجربی با آنتیبیوتیکهای وسیعالطیف شروع میشود.
- جراحی
- در حدود ۲۵-۳۰% موارد نیاز به مداخله جراحی است.
- اندیکاسیونهای جراحی شامل:
- نارسایی قلبی مقاوم به درمان
- عفونت غیرقابل کنترل با آنتیبیوتیک
- آمبولیهای مکرر
- وژتاسیونهای بزرگ با خطر آمبولی
- آبسههای قلبی
- عفونت دریچههای مصنوعی
جراحی ممکن است شامل ترمیم یا تعویض دریچه آسیب دیده باشد.
- درمانهای حمایتی
- کنترل تب و درد
- مدیریت نارسایی قلبی با داروهای مناسب
- پیشگیری از ترومبوآمبولی
- تغذیه مناسب و استراحت کافی
- پیگیری و مراقبتهای بعدی
- اکوکاردیوگرافی منظم برای ارزیابی بهبودی
- آزمایشهای خون برای بررسی پاسخ به درمان
- پیشگیری از عود با رعایت بهداشت دهان و دندان
- درمان عوارض
- مدیریت آمبولیهای سیستمیک
- درمان نارسایی کلیه در صورت وجود
- کنترل آریتمیهای قلبی
- بازتوانی
- برنامههای بازتوانی قلبی پس از بهبودی اولیه
- مشاوره روانشناختی برای مدیریت استرس و اضطراب
- پیشگیری از عود
- آموزش بیمار در مورد علائم هشداردهنده
- آنتیبیوتیک پروفیلاکسی قبل از پروسیجرهای خاص در افراد پرخطر
نکات مهم
- درمان باید سریعاً شروع شود تا از آسیب بیشتر به قلب جلوگیری شود.
- طول مدت درمان و نوع آنتیبیوتیکها بسته به نوع میکروارگانیسم و شدت عفونت متفاوت است.
- همکاری نزدیک بین متخصصین قلب، عفونی و جراحان قلب ضروری است.
- پیگیری طولانی مدت برای اطمینان از عدم عود بیماری مهم است.
با درمان مناسب و به موقع، اکثر بیماران مبتلا به اندوکاردیت میتوانند بهبود یابند. اما پیشگیری و تشخیص زودهنگام همچنان بهترین رویکرد برای مدیریت این بیماری جدی است.
نتیجهگیری
عفونت قلبی یا اندوکاردیت یک بیماری جدی است که نیازمند تشخیص سریع و درمان دقیق میباشد. با ترکیبی از آنتیبیوتیکدرمانی، جراحی در موارد لازم، و مراقبتهای حمایتی، اکثر بیماران میتوانند بهبود یابند. پیشگیری، تشخیص زودهنگام، و پیگیری منظم نقش مهمی در مدیریت موفق این بیماری دارند.
سوالات متداول
- اصلیترین روش درمان اندوکاردیت چیست؟
آنتیبیوتیکدرمانی داخل وریدی به مدت ۴-۶ هفته. - در چه مواردی جراحی برای درمان اندوکاردیت توصیه میشود؟
در موارد نارسایی قلبی مقاوم، عفونت غیرقابل کنترل، آمبولیهای مکرر، و وژتاسیونهای بزرگ. - چرا پیگیری طولانی مدت پس از درمان اندوکاردیت مهم است؟
برای اطمینان از عدم عود بیماری و ارزیابی بهبودی کامل. - نقش اکوکاردیوگرافی در مدیریت اندوکاردیت چیست؟
برای تشخیص اولیه، ارزیابی آسیب، و پیگیری روند بهبودی استفاده میشود. - چگونه میتوان از عود اندوکاردیت پیشگیری کرد؟
با رعایت بهداشت دهان و دندان، آنتیبیوتیک پروفیلاکسی در موارد لازم، و آگاهی از علائم هشداردهنده.

 عوامل خطر و شرایطی که میتوانند احتمال ابتلا به عفونت قلبی را افزایش دهند:
عوامل خطر و شرایطی که میتوانند احتمال ابتلا به عفونت قلبی را افزایش دهند: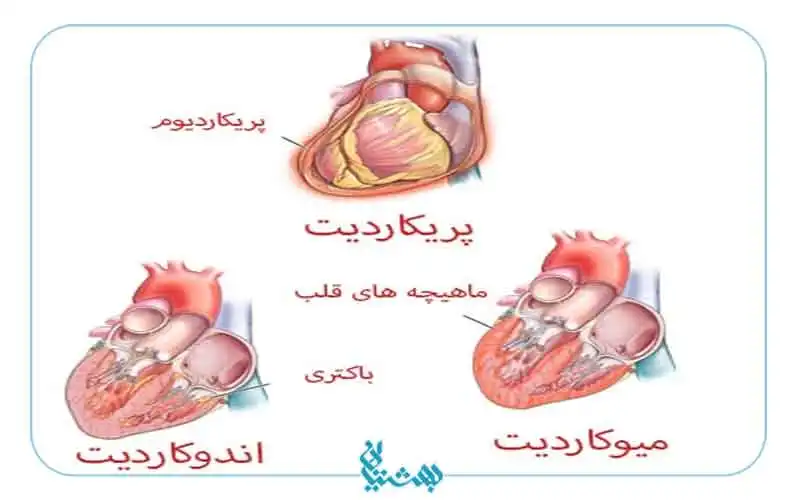 عفونت قلبی چگونه تشخیص داده می شود؟ (تشخیص عفونت قلب)
عفونت قلبی چگونه تشخیص داده می شود؟ (تشخیص عفونت قلب)





